子宮頸がんとは?
症状や検査方法、予防、治療法について
症状や検査方法、予防、治療法について
子宮頸がんとは
子宮頸がんは、今、若い女性に増えています。
日本国内の子宮頸がん発症のピークは30代といわれています。
日本は、他の先進諸国と比べて、子宮頸がんの検診受診率が低い為、進行してから発見されることが多く、命を落としてしまうケースも多数ありますが、定期検診などで早期に発見することで、確実に予防ができるがんです。
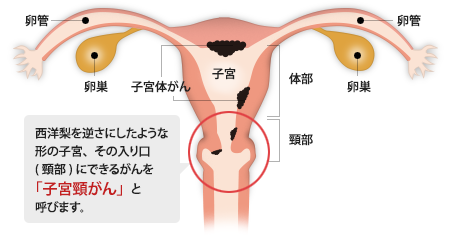
「子宮頸がん」と「子宮体がん」は、がんができる場所と特徴が違います。
「子宮頸がん」は子宮の入り口の子宮頸部に発症します。
かなり進行するまで、自覚症状がほとんどなく、命を落とすことがなくても子宮の摘出が必要になって、妊娠や出産ができなくなることもあります。しかし、早期に発見することで、比較的治療しやすいことが特徴です。
「子宮体がん」は、子宮体部にできるがんで、閉経前後の女性がかかりやすく、早期から不正出血などの自覚症状があります。
| 子宮頸がん | 子宮体がん | |
|---|---|---|
| 部位 | 子宮頸部(子宮の入り口) | 子宮体部(子宮本体の内側) |
| 発症年齢 | 主に30~40代 (20~30代にも急増中) | 主に50~60代 (更年期~閉経後) |
| 原因 | 高リスク型ヒトパピローマウイルス(HPV)の感染 | 主にホルモンバランスの異常(主にエストロゲンの影響) |
子宮頸がんは、がんができる組織により「扁平上皮がん」と「腺がん」、またこの2つが混合した「腺扁平上皮がん」に大別されます。
扁平上皮がん
子宮頸部は表面が扁平上皮細胞と呼ばれる細胞で覆われており、この扁平上皮細胞からできるがんを「扁平上皮がん」といいます。扁平上皮がんは子宮頸がん全体のおよそ8割を占めています。
腺(円柱上皮)がん
子宮頸部の粘液を分泌する細胞は腺細胞と呼ばれており、その腺細胞からできるがんを「腺がん」といいます。子宮頸がん全体のおよそ2割を占めていて近年になり、腺がんが増加しています。腺がんは扁平上皮がんに比べて検診で発見されにくい特徴があり、さらに扁平上皮がんに比べて治療が難しいとされています。
子宮頸がんの原因
子宮頸がんは、性交渉で感染する、高リスク型のヒトパピローマウイルス(HPV)というウイルスの感染が原因であることがわかっており、子宮頸がん患者の90%以上から高リスク型HPVが検出されています。
このウイルスはごくありふれたもので、性交渉の経験がある女性であれば、ほとんどの女性が一度は感染するといわれています。
このウイルスに感染しても、多くの場合、その人の免疫力によって自然にウイルスが体内から排除されます。 しかし、感染したおよそ10%の女性がウイルスを排除できずに感染が長期化(持続感染)してしまうことがあります。
すると、子宮頸部の細胞に異常(異形成)を引き起こし、長い年月をかけて子宮頸がんへと進行する可能性があります。
また、喫煙も子宮頸がんの危険要因であることがわかっています。

性的感染
性交渉で感染する、高リスク型のヒトパピローマウイルス(HPV)の感染が子宮頸がんの原因であることがわかっています。

喫煙
喫煙も子宮頸がんの危険要因であることがわかっています。
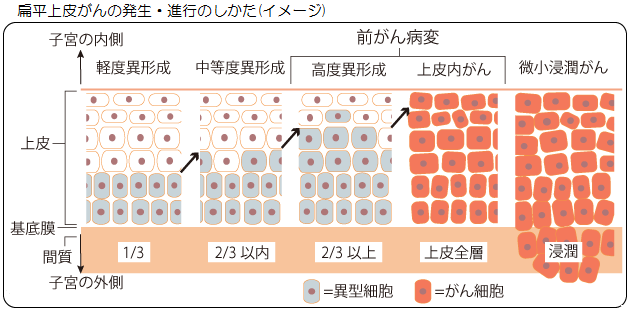
正常な細胞が子宮頸がんになるまで
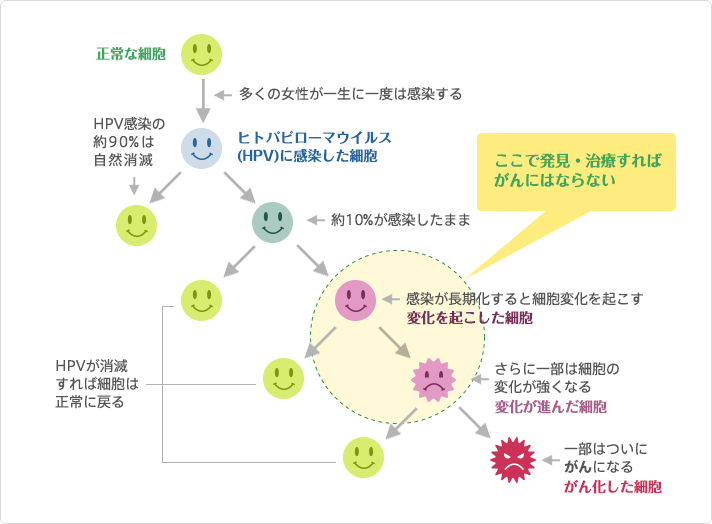
高リスク型HPVに持続感染した場合、子宮頸部の細胞に異常な変化が起こる場合があります。
この細胞の変化を「異形成」といいます。異形成はがんではありません。
異形成になっても、多くはHPVが自然に排除されると、それに伴い細胞は正常な状態へ戻ります。
しかし、一部の人はHPVが排除されず、異形成の程度が、「軽度異形成」から、「中等度異形成」、そして「高度異形成」へと長い時間をかけて進行します。
高度異形成を治療せずに放置した場合、子宮頸がんまで進行することがあります。
子宮頸がんの症状
子宮頸がんは、ほとんどの場合において、初期には全く症状がなく、自分で気づくことはできません。 症状に気づいてからだと、進行している可能性が高くなります。
- ほとんどの人が、自覚症状はありません。

- 不正出血(月経時以外の出血)
- 性交時の痛み
- 性交渉後の出血
- おりものに血や膿が混じる
- おりものの量が増える
- 下腹部や腰の痛み など
検査について
◎検査の種類と方法
がん検診のときは、通常「細胞診」のみを行いますが、細胞診の結果、がんが疑われたときには、精密検査として組織診やコルポスコープ診を行います。
がんの広がりをみる検査としては、内診、直腸診、超音波検査、CT、MRIなどがあります。
また膀胱鏡検査、尿路検査などが行われることもあります。
・集団検診などで用いられる、一般的な子宮頸がん検査
細胞診
従来より、子宮頸がん検診で行われている検査法です。
子宮の入り口を綿棒・ブラシ・またはヘラのようなものでこすって細胞を採り、顕微鏡で採取した細胞の「形」に異常がないかどうか調べる検査です。
がん細胞や異形成の細胞は、正常な細胞と形が違うため、がんや前がん病変を発見することができます。
・細胞診でがんが疑われたときに行う精密検査
通常、「コルポスコープ診」と「組織診」は合わせて行われます。
コルポスコープ診
(コルポ診)
コルポスコープという拡大鏡で膣壁や子宮頸部の粘膜表面を拡大して、細かい部分を観察します。肉眼では見ることができない病変の状態(組織や漫潤の程度)を発見し、観察することができます。
組織診
コルポスコープ診で、異常があると思われる部分の組織を切り取って顕微鏡で観察して診断します。子宮頸がんであることの確定診断に用られます。
検査時や検査後に痛みを感じたり、出血することもあります。
・がんが全身へ広がっているかをみる検査
超音波(エコー)検査
超音波を体の表面にあて、臓器から返ってくる反射の様子を画像にする検査です。
膣の中から超音波をあてて調べる場合もあります。
子宮頸がんの性状をみたり、腫瘍と周囲の臓器との位置関係や別の臓器やリンパ節への転移の有無を調べます。
CT・MRI検査
治療前に、病変の広がりを調べるために行う検査です。
CTはX線を、MRIは磁気を使って体の内部を描きだします。
肺、肝臓などの遠隔臓器への転移の有無、リンパ節転移の診断、周囲臓器への浸潤の程度の診断に有効です。
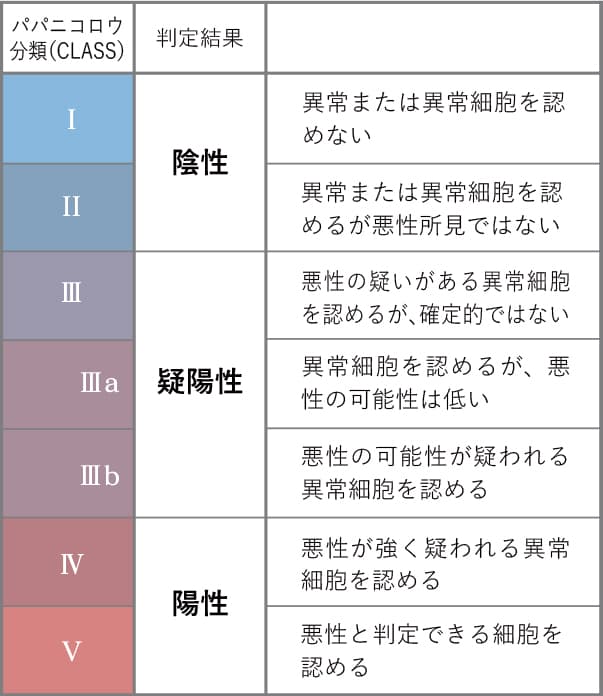
細胞診検査結果のみかた(ベセスダシステムとパパニコロウ分類)
| ベセスダシステム | 細胞所見 | 細胞診後の処置・対応 |
|---|---|---|
| NILM | 正常な細胞又は非腫瘍性の炎症所見 | 次回は1年後に検診を受ける。 |
| ASC-US | 軽度な扁平上皮内病変の疑いがあり正常とは違う変化がみられる | HPV検査を受け、陰性であれば1年後に検診を受け、陽性であれば精密検査(コルポ診・組織診)を行う。 |
| ASC-H | 高度な扁平上皮内病変の疑いがあるが確定的でない | 精密検査(コルポ診・組織診)を行う。 |
| LSIL | HPV感染や軽度異形成の可能性が考えられる | 精密検査(コルポ診・組織診)を行う。 |
| HSIL | 中等度異形成・高度異形成・上皮内癌(早期がん)の可能性が考えられる | 精密検査(コルポ診・組織診)に加え、病変(がん)のある部分を円錐状に切除することが必要になる場合がある。 |
| SCC | 扁平上皮癌が強く疑われる | 円錐切除や子宮全摘出が必要となる。 |
ベセスダシステム
NILM
細胞所見
正常な細胞又は非腫瘍性の炎症所見
細胞診後の処置・対応
次回は1年後に検診を受ける。
ベセスダシステム
ASC-US
細胞所見
軽度な扁平上皮内病変の疑いがあり正常とは違う変化がみられる
細胞診後の処置・対応
HPV検査を受け、陰性であれば1年後に検診を受け、陽性であれば精密検査(コルポ診・組織診)を行う。
ベセスダシステム
ASC-H
細胞所見
高度な扁平上皮内病変の疑いがあるが確定的でない
細胞診後の処置・対応
精密検査(コルポ診・組織診)を行う。
ベセスダシステム
LSIL
細胞所見
HPV感染や軽度異形成の可能性が考えられる
細胞診後の処置・対応
精密検査(コルポ診・組織診)を行う。
ベセスダシステム
HSIL
細胞所見
中等度異形成・高度異形成・上皮内癌(早期がん)の可能性が考えられる
細胞診後の処置・対応
精密検査(コルポ診・組織診)に加え、病変(がん)のある部分を円錐状に切除することが必要になる場合がある。
ベセスダシステム
SCC
細胞所見
扁平上皮癌が強く疑われる
細胞診後の処置・対応
円錐切除や子宮全摘出が必要となる。
●妊娠中に子宮頸がんが発見された場合
若い人に増えていることや、晩婚化に伴い妊娠年齢が上昇していることから、妊娠中にがんが発見される機会も多くなっています。
がんが早期であれば、妊娠継続とがん治療を両立させることが可能な場合もありますが、進行しているがんでは、母体の命を優先させて治療を行うこともあります。
予防
子宮頸がんを予防するには定期検査
子宮頸がんは、定期的に検査を受けていれば、がんになる前の段階(異形成)で発見することができます。
異形成の段階で治療を行えば、子宮を摘出することなく完治できるので、その後の妊娠や出産にもほとんど影響はありません。
性交渉の経験から3年以上経過している場合は、積極的に子宮頸がん検診を受けることが大切です。
「HPV検査」と「細胞診」を併用することで、子宮頸がんを見逃すリスクを減らせます。
予防ワクチン
※副作用について下記参照
※副作用について下記参照
現在、日本国内で使用できるHPVワクチンは、「サーバリックス」(2価HPVワクチン)、「ガーダシル」(4価HPVワクチン)、「シルガード9」(9価HPVワクチン)の3種類があります。このうち、サーバリックスとガーダシルは定期接種として公費で受けることができます。
いずれのワクチンも子宮頸がんを予防する効果が認められており、性交渉を経験する前に摂取するのが理想です。既に性交渉を経験したことがある場合でも、感染予防のために摂取することは決して無駄なことではありません。
いずれのワクチンも子宮頸がんを予防する効果が認められており、性交渉を経験する前に摂取するのが理想です。既に性交渉を経験したことがある場合でも、感染予防のために摂取することは決して無駄なことではありません。

HPVのワクチン接種は、平成25年4月から定期予防接種となりましたが、接種後にワクチンと無関係と言い切れない持続的な痛みがあるという報告が相次いで起こりました。そのため、同年6月から定期接種という位置づけは変えずに、個別に予診票を送るなどの接種勧奨を差し控えていました。
その後、ワクチンの有効性や安全性に関する評価や、接種後に生じた症状への対応などの議論が継続して行われていました。令和3年11月に厚生労働省が開催した専門家の会議で、改めてHPVワクチンの安全性が他の定期接種のワクチンと比べて特に低い訳ではないことが確認され、接種によって子宮頸がんを予防できるという有効性が副反応のリスクを明らかに上回ると認められ、差し控えの状態を終了させることになり、令和4年4月から、他の定期接種と同様に、個別の勧奨を行うことなりました。
(参考) リーフレットを掲載している厚生労働省ホームページ「HPVワクチンに関する情報提供資材」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/kekkaku-kansenshou19/leaflet.html
その後、ワクチンの有効性や安全性に関する評価や、接種後に生じた症状への対応などの議論が継続して行われていました。令和3年11月に厚生労働省が開催した専門家の会議で、改めてHPVワクチンの安全性が他の定期接種のワクチンと比べて特に低い訳ではないことが確認され、接種によって子宮頸がんを予防できるという有効性が副反応のリスクを明らかに上回ると認められ、差し控えの状態を終了させることになり、令和4年4月から、他の定期接種と同様に、個別の勧奨を行うことなりました。
(参考) リーフレットを掲載している厚生労働省ホームページ「HPVワクチンに関する情報提供資材」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/kekkaku-kansenshou19/leaflet.html
「HPV検査」と「細胞診」を併用することで、子宮頸がんを見逃すリスクを減らせます。
現在の子宮頸がん検診は細胞診という検査法が主流です。
これは、細胞の状態を顕微鏡を使って検査する方法で、がんの発見には有効な方法です。
しかし、細胞診検査は検査の特性としてがん病変を発見できない可能性も否定できません。
一方、HPV検査は原因ウイルスの存在を調べる検査なので異形成の有無の予測にも優れておりまた、細胞診で発見できない病変の存在を考慮することができます。細胞診とHPV検査を併用することで、子宮頸がんの見逃しリスクを減らすことができ、子宮頸がんの早期発見に大きく役立ちます。
治療法
子宮頸がんの治療法には、手術・放射線治療・抗がん剤治療があります。 がんの病期(ステージ)や、年齢、合併症の有無など、それぞれの病状に応じて、選択されます。● 外科治療(手術)
前がん病変や早期がんの段階で見つかれば、「円錐切除術」で治療し、子宮を温存でき、その後の妊娠出産が可能です。 がん細胞が広がり、進行している場合は、子宮摘出手術や周囲のリンパ節なども摘出する必要があります。
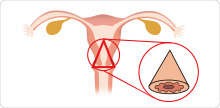
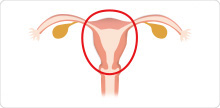
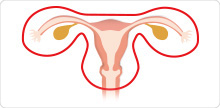
円錐切除術
がんのある部分を円錐状に切り取る。
単純子宮全摘出術
子宮を全て切除する。
広汎子宮全摘出術
子宮の全てと膣の一部、卵巣・卵管を含めて、骨盤壁近くから広い範囲で切除。リンパ節も同時に切除する。

円錐切除術
がんのある部分を円錐状に切り取る。

単純子宮全摘出術
子宮を全て切除する。

広汎子宮全摘出術
子宮の全てと膣の一部、卵巣・卵管を含めて、骨盤壁近くから広い範囲で切除。リンパ節も同時に切除する。
● 放射線治療
放射線を体の外から照射する方法や、膣を通して子宮頸部のがんのある部分に照射する方法があり、がんを小さくする効果があります。
● 抗がん剤治療
白金製剤の単独使用や白金製剤を中心とした、多剤併用療法が行われます。
子宮頸がんについてのQ&A
- GMEのHPV検査は、男性も検査できますか。
- 当社では、男性のHPV検査はお受けしておりません。 男性の場合、HPVの存在箇所が広範囲(陰茎亀頭部周辺・尿道・肛門・前立腺など)におよび、検査が困難であることなどが理由として挙げられます。 今現在、国内での男性におけるHPV感染率に関する疫学調査や、男性尿路・性器検体における細胞診の研究は極めて少ないのが現状です。
- 子宮頸がんに自覚症状はありますか。
- 子宮頸がんの初期では、まったく自覚症状がありません。 がんの程度が進行するにつれて、不正出血や性交時の出血、おりものの異常、下腹部や腰の痛み、月経の量が増えたり長引いたりするなどの症状が現れます。 子宮頸がんで最も大切なことは、早期の自覚症状がない時から、婦人科の受診や自治体等で行われている検診を定期的に受けて、早めに子宮頸がんを発見することです。
- HPVワクチンを接種しているので、定期健診は受けなくてもいいですか。
- HPVワクチンで予防できるのは、高リスク型HPVのうちの2種類(16型、18型)のみが引き起こす子宮頸がんです。それ以外の高リスク型HPVに感染した場合は、子宮頸ガンの発症リスクが高まりますので、ワクチンを接種した場合でも定期的に子宮頸ガン検診を受ける必要があります。 ※子宮頸ガン全体の50~70%は16型、または18型のHPVの感染が原因であることがわかっていますので、ワクチン接種は子宮頸がん予防に有効であると言うことができます。しかし、子宮頸がんワクチンの接種につきましては接種後、副反応が起こる可能性がありますので接種の際はしっかりとインフォームドコンセントが行われる必要があります。
- 検診結果が異常なしの場合、その後は検査を受けなくてもよいですか。
- 一度の子宮頸がん検診で異常が認められなかった場合でも、定期的に検診を受けることが大切です。 細胞診検査で異常がなくても高リスク型HPVに持続的に感染していると、子宮頸がんを発症するリスクが高くなりますので、今現在、高リスク型HPVに感染しているかどうか検査を受けて知っておくことも有意義なことであるといえます。 細胞診検査で結果に異常がなく、高リスク型HPVにも感染していない場合、3年後に次回の子宮頸がん検診を受ける必要があります。
- 何歳になったら、子宮頸がん検診を受ければいいですか。
- 子宮頸がんは20代などの若い世代の女性に増えているがんです。そのため20歳から検診を受けるようお勧めします。 子宮頸ガンは性交渉によって感染する高リスク型HPVが主な原因となりますので、性交渉を持ち始めたら、定期的に検診を受けるようにしましょう。