ヒトパピローマウイルス(HPV)とは?
症状や検査方法、予防、治療法について
症状や検査方法、予防、治療法について
ヒトパピローマウイルス(HPV)とは
ヒトパピローマウイルス(HPV)は、皮膚や粘膜の微小な傷から侵入し、イボなどを引き起こすウイルスです。
HPVには100種類以上の型(遺伝子型)が存在し、そのうちのいくつかの種類が子宮頸がんを引き起こすことで知られています。HPVは子宮頸がん発症リスクの観点から高リスク型と低リスク型に分けることができます。
そのうちの高リスク型は15種類存在し、子宮頸がんの主な原因となり、低リスク型の数種類は、尖圭コンジローマなどの原因となります。
高リスク型のHPVに感染しても、必ず子宮頸がんになるわけではありません。
ほとんどの場合が一過性の感染で、時間の経過とともに90%以上は体内から自然消失します。しかし、高リスク型HPVに持続感染していると子宮頸がんを引き起こす可能性が高くなります。
高リスク型のHPVが持続感染している場合でも子宮頸がんになるまでは、通常、数年~十数年と長い時間がかかるので、定期的に子宮頸がん検診を受けていれば、がんになる前の状態(前がん病変)で発見でき、治療することが可能です。
HPVには100種類以上の型(遺伝子型)が存在し、そのうちのいくつかの種類が子宮頸がんを引き起こすことで知られています。HPVは子宮頸がん発症リスクの観点から高リスク型と低リスク型に分けることができます。
そのうちの高リスク型は15種類存在し、子宮頸がんの主な原因となり、低リスク型の数種類は、尖圭コンジローマなどの原因となります。
高リスク型のHPVに感染しても、必ず子宮頸がんになるわけではありません。
ほとんどの場合が一過性の感染で、時間の経過とともに90%以上は体内から自然消失します。しかし、高リスク型HPVに持続感染していると子宮頸がんを引き起こす可能性が高くなります。
高リスク型のHPVが持続感染している場合でも子宮頸がんになるまでは、通常、数年~十数年と長い時間がかかるので、定期的に子宮頸がん検診を受けていれば、がんになる前の状態(前がん病変)で発見でき、治療することが可能です。
正常な細胞が子宮頸がんになるまで
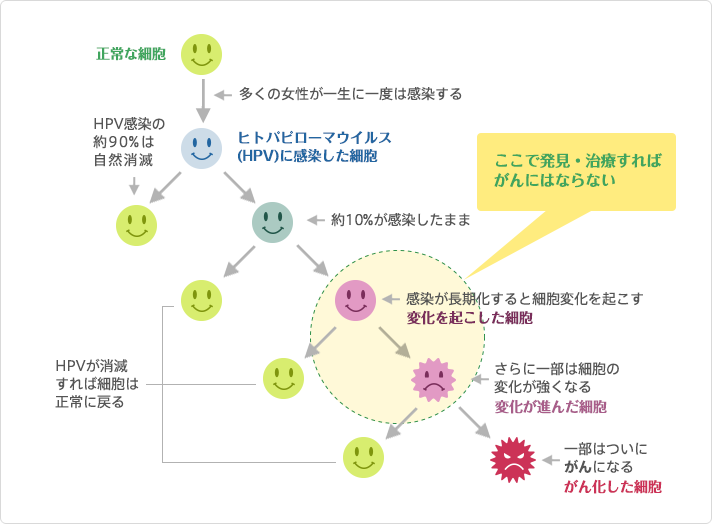
高リスク型HPVに持続感染した場合、子宮頸部の細胞に異常な変化が起こる場合があります。
この細胞の変化を「異形成」といいます。異形成はがんではありません。
異形成になっても、多くはHPVが自然に排除されると、それに伴い細胞は正常な状態へ戻ります。
しかし、一部の人はHPVが排除されず、異形成の程度が、「軽度異形成」から、「中等度異形成」、そして「高度異形成」へと長い時間をかけて進行します。
高度異形成を治療せずに放置した場合、子宮頸がんまで進行することがあります。
この細胞の変化を「異形成」といいます。異形成はがんではありません。
異形成になっても、多くはHPVが自然に排除されると、それに伴い細胞は正常な状態へ戻ります。
しかし、一部の人はHPVが排除されず、異形成の程度が、「軽度異形成」から、「中等度異形成」、そして「高度異形成」へと長い時間をかけて進行します。
高度異形成を治療せずに放置した場合、子宮頸がんまで進行することがあります。
感染原因
高リスク型ヒトパピローマウイルスの感染は、主に性交渉中に粘膜に生じた、小さな傷からHPVが侵入することにより起こります。
そのため、過去に一度でも性交渉の経験がある人であれば誰でも感染の可能性があります。
そのため、過去に一度でも性交渉の経験がある人であれば誰でも感染の可能性があります。
主な感染原因

性的接触
性交渉及び、類似の行為
性交渉及び、類似の行為
性交渉によって、女性から男性、男性から女性にHPVは感染しますが、現状では、男性の高リスク型HPVの感染と、がんとの関係については、詳しいことはよく分かっていません。
症状と潜伏期間

低リスク型のHPVに感染した場合には、尖圭コンジローマなどのイボ(乳頭状腫瘍)の症状がありますが、高リスク型のHPVに感染しても特に目立った自覚症状はありません。
検査について
◎検査を受けられる機関

◎検査の種類と方法
| 検査法 | 検査の特徴 |
|---|---|
| 核酸検出法 (ハイブリッドキャプチャー法) |
HPV の検査法としては、世界の多くの国で使われている検査法であり、高リスク型HPV グループを検出する。 検出可能なHPV の型は、16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 型の13 種類であり、 個別の遺伝子型の判定はできない。 |
| リアルタイムPCR法 | 高リスク型HPV14種類を検出する。そのうち16型、18型、31型、45型、51型、52型の6種類は型別判定を実施。33/58、35/39/68、56/59/66の3グループはグループ毎に報告し、グループ内での型別判定は実施しない。 |
※当所ではリアルタイムPCR法で検査を行っております。
◎検査結果と子宮頸がんの危険性
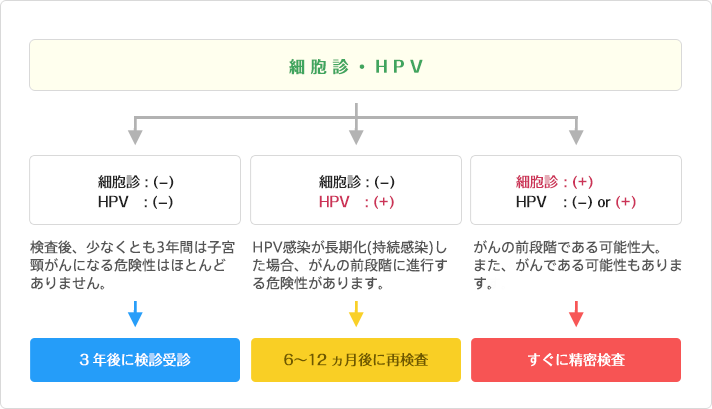
※細胞診:(+)・・・詳細は子宮頸がんへ
高リスク型HPV検査が陽性であっても、必ず「がん」ということではありません。
HPVに感染しても多くの場合は免疫力によって体内から排除され、1~2年後には陰性になります(感染者の90%以上)。
ただし、HPV陽性ということは、前がん病変を起こしうるウイルスに感染しているということですので、医師の指示に従い、精密検査や定期検査を受けてください。
また、検診で異常がなくても、おりものの異常や不正出血など気になる症状があれば、産婦人科を受診して下さい。
HPVに感染しても多くの場合は免疫力によって体内から排除され、1~2年後には陰性になります(感染者の90%以上)。
ただし、HPV陽性ということは、前がん病変を起こしうるウイルスに感染しているということですので、医師の指示に従い、精密検査や定期検査を受けてください。
また、検診で異常がなくても、おりものの異常や不正出血など気になる症状があれば、産婦人科を受診して下さい。
「HPV検査」と「細胞診」を併用することで、子宮頸がんを見逃すリスクを減らせます。
現在の子宮頸がん検診は細胞診という検査法が主流です。
これは、細胞の異形成の有無やがん細胞の有無を顕微鏡を使って検査する方法で、がんの発見には有効な方法です。
しかし、細胞診検査は検査の特性としてがん病変を発見できない可能性も否定できません。
一方、HPV検査は原因ウイルスの存在を調べる検査なので異形成の有無の予測にも優れており、また細胞診で発見できない病変の存在を考慮することができます。細胞診とHPV検査を併用することで、子宮頸がんを見逃すリスクを減らすことができ、子宮頸がんの早期発見に大きく役立ちます。
これは、細胞の異形成の有無やがん細胞の有無を顕微鏡を使って検査する方法で、がんの発見には有効な方法です。
しかし、細胞診検査は検査の特性としてがん病変を発見できない可能性も否定できません。
一方、HPV検査は原因ウイルスの存在を調べる検査なので異形成の有無の予測にも優れており、また細胞診で発見できない病変の存在を考慮することができます。細胞診とHPV検査を併用することで、子宮頸がんを見逃すリスクを減らすことができ、子宮頸がんの早期発見に大きく役立ちます。
HPV(ヒトパピローマウイルス)の予防
HPVは皮膚や粘膜に感染するウイルスです。一般に性感染症の予防にはコンドームが推奨されていますが、HPVの感染をコンドームだけで予防することは不可能です。HPVは女性の外陰部、男性の陰茎、陰嚢、男女ともに肛門周囲など広い範囲に存在していますので、コンドームで100%防ぐことは出来ません。
積極的に検診を受けることが、最大の予防策といえます。
積極的に検診を受けることが、最大の予防策といえます。
予防ワクチン
※副反応について
下記参照
※副反応について
下記参照
現在、日本国内で使用できるHPVワクチンは、「サーバリックス」(2価HPVワクチン)、「ガーダシル」(4価HPVワクチン)、「シルガード9」(9価HPVワクチン)の3種類があります。このうち、サーバリックスとガーダシルは定期接種として公費で受けることができます。
いずれのワクチンも子宮頸がんを予防する効果が認められており、性交渉を経験する前に接種するのが理想です。既に性交渉を経験したことがある場合でも、感染予防のために接種することは決して無駄なことではありません。
いずれのワクチンも子宮頸がんを予防する効果が認められており、性交渉を経験する前に接種するのが理想です。既に性交渉を経験したことがある場合でも、感染予防のために接種することは決して無駄なことではありません。
その他
子宮頸がんは、性生活と深い関係があります。
多数のパートナーがいる人や、10代で性体験があり、若い頃に妊娠、分娩した人に多く見られます。
したがって、不特定多数のパートナーとの性交渉を避け、検診で前がん病変を早期に発見し、がんになる前に処置することが大切です。さらにがんにまで進行した場合でも、早期の段階で発見し治療を行うことで、ほぼ100%治療できます。
多数のパートナーがいる人や、10代で性体験があり、若い頃に妊娠、分娩した人に多く見られます。
したがって、不特定多数のパートナーとの性交渉を避け、検診で前がん病変を早期に発見し、がんになる前に処置することが大切です。さらにがんにまで進行した場合でも、早期の段階で発見し治療を行うことで、ほぼ100%治療できます。

HPVのワクチン接種は、平成25年4月から定期予防接種となりましたが、接種後にワクチンと無関係と言い切れない持続的な痛みがあるという報告が相次いで起こりました。そのため、同年6月から定期接種という位置づけは変えずに、個別に予診票を送るなどの接種勧奨を差し控えていました。
その後、ワクチンの有効性や安全性に関する評価や、接種後に生じた症状への対応などの議論が継続して行われていました。令和3年11月に厚生労働省が開催した専門家の会議で、改めてHPVワクチンの安全性が他の定期接種のワクチンと比べて特に低い訳ではないことが確認され、接種によって子宮頸がんを予防できるという有効性が副反応のリスクを明らかに上回ると認められ、差し控えの状態を終了させることになり、令和4年4月から、他の定期接種と同様に、個別の勧奨を行うことなりました。
(参考) リーフレットを掲載している厚生労働省ホームページ「HPVワクチンに関する情報提供資材」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/kekkaku-kansenshou19/leaflet.html
その後、ワクチンの有効性や安全性に関する評価や、接種後に生じた症状への対応などの議論が継続して行われていました。令和3年11月に厚生労働省が開催した専門家の会議で、改めてHPVワクチンの安全性が他の定期接種のワクチンと比べて特に低い訳ではないことが確認され、接種によって子宮頸がんを予防できるという有効性が副反応のリスクを明らかに上回ると認められ、差し控えの状態を終了させることになり、令和4年4月から、他の定期接種と同様に、個別の勧奨を行うことなりました。
(参考) リーフレットを掲載している厚生労働省ホームページ「HPVワクチンに関する情報提供資材」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/kekkaku-kansenshou19/leaflet.html
HPV(ヒトパピローマウイルス)の治療法
現在は、HPV感染に対する治療法はありません。
HPVに感染してもほとんどの場合、免疫力によって、90%以上の人が、自然にHPVを体外に排除し、感染していない状態へ戻っていきます。 HPVが持続感染した場合、異形成を引き起こすことがありますが、今のところ持続感染したHPVを薬などで治療する方法はありません。
異形成は、HPVが体外に排除されれば正常な細胞へと戻っていきますが、感染状態が続いていると軽度異形成からだんだん中等度異形成、高度異形成へと変化、やがてがん細胞(子宮頸がん)になります。
異形成や子宮頸がんのごく初期の段階であれば、子宮を温存して治療することが可能です。
HPVに感染していると分かったら、定期的にHPV検査と子宮頸部細胞診を受ける事が大切です。
異形成は、HPVが体外に排除されれば正常な細胞へと戻っていきますが、感染状態が続いていると軽度異形成からだんだん中等度異形成、高度異形成へと変化、やがてがん細胞(子宮頸がん)になります。
異形成や子宮頸がんのごく初期の段階であれば、子宮を温存して治療することが可能です。
HPVに感染していると分かったら、定期的にHPV検査と子宮頸部細胞診を受ける事が大切です。
HPV(ヒトパピローマウイルス)についてのQ&A
- GMEのHPV検査は、男性も検査できますか。
-
当所では、男性のHPV検査はお受けしておりません。
男性の場合、HPVの存在箇所が広範囲(陰茎亀頭部周辺・尿道・肛門・前立腺など)におよび、検査が困難であることなどが理由として挙げられます。
今現在、国内での男性におけるHPV感染率に関する疫学調査や、男性尿路・性器検体における細胞診の研究は極めて少ないのが現状です。 - 子宮頸がんに自覚症状はありますか。
-
子宮頸がんの初期では、まったく自覚症状がありません。
がんの程度が進行するにつれて、不正出血や性交時の出血、おりものの異常、下腹部や腰の痛み、月経の量が増えたり長引いたりするなどの症状が現れます。
子宮頸がんで最も大切なことは、早期の自覚症状がない時から、婦人科の受診や自治体等で行われている検診を定期的に受けて、早めに子宮頸がんを発見することです。 - HPVワクチンを接種しているので、定期健診は受けなくてもいいですか。
-
HPVワクチンで予防できるのは、高リスク型HPVのうちの2種類(16型、18型)のみが引き起こす子宮頸がんです。それ以外の高リスク型HPVに感染した場合は、子宮頸ガンの発症リスクが高まりますので、ワクチンを接種した場合でも定期的に子宮頸ガン検診を受ける必要があります。
※子宮頸ガン全体の50~70%は16型、または18型のHPVの感染が原因であることがわかっていますので、ワクチン接種は子宮頸がん予防に有効であると言うことができます。しかし、子宮頸がんワクチンの接種につきましては接種後、副反応が起こる可能性がありますので接種の際はしっかりとインフォームドコンセントが行われる必要があります。 - 検診結果が異常なしの場合、その後は検査を受けなくてもよいですか。
-
一度の子宮頸がん検診で異常が認められなかった場合でも、定期的に検診を受けることが大切です。
細胞診検査で異常がなくても高リスク型HPVに持続的に感染していると、子宮頸がんを発症するリスクが高くなりますので、今現在、高リスク型HPVに感染しているかどうか検査を受けて知っておくことも有意義なことであるといえます。
細胞診検査で結果に異常がなく、高リスク型HPVにも感染していない場合、3年後に次回の子宮頸がん検診を受ける必要があります。 - 何歳になったら、子宮頸がん検診を受ければいいですか。
-
子宮頸がんは20代などの若い世代に増えているがんです。そのため20歳から検診を受けるようお勧めします。
子宮頸ガンは性交渉によって感染する高リスク型HPVが主な原因となりますので、性交渉を持ち始めたら、定期的に検診を受けるようにしましょう。
検査サービスについてご不明な点がございましたらお問い合わせください
フリーダイヤル
0120-219-912
携帯電話からはこちら
受付時間10:00~19:00365日対応